新生儿复苏的 “ABCD”
(一)根据《新生儿复苏教程》对新生儿进行复苏
这里仅述要点。根据美国心脏协会指南,新生儿复苏步骤简单记忆为“ABC”。
1.复苏的ABCD方案
(1)气道(Air way)摆正体位和清理气道。
(2)呼吸(Breathing)建立呼吸。如果没有呼吸,或喘息样呼吸,或心率<100次/分钟。给与正压通气40-60次/分钟,并注意是否有胸部随呼吸运动。
(3)循环(Circulation)评估心率和氧合。如果在有效通气后30秒,心率<60次/分钟,开始心脏按压(每三次心脏按压,给与一次人工通气)。
(4)要做好ABCD的准备,即准备好药物(Drugs)。在开始心脏按压和如果通气后45-60秒钟,如果心率仍然<60次/分钟,给与肾上腺素。
2.快速评估:询问以下问题:
(1)足月吗?
(2)有呼吸或哭声吗?
(3)肌张力好吗?
如果以上三个问题的回答都是“是”,则不需要复苏,让新生儿与母亲在一起,擦干全身,放到母亲胸部进行皮肤接触以保持体温,盖上干燥的床单,继续观察呼吸、活动和皮肤颜色。
如果以上三个问题的回到有任何一个“不”,新生儿就需要下列一项或多项复苏步骤:
(1)初步复苏(保温,摆正体位,必要时清理气道,擦干全身,给予刺激);
(2)正压通气;
(3)胸外心脏按压;
(4)药物。
(二)重新评估及进一步复苏
60秒(黄金一分钟)内完成初步复苏,重新评估,根据以下2个方面决定是否给予正压辅助通气(见图2-2-3),及进一步复苏。
1.呼吸暂停或喘息样呼吸?
2.心率低于100次/分?评估心率,最准确的是使用心电监护仪,也可以用听诊器听诊心跳或者触摸脐带搏动,比触摸其它部位搏动更准确些。
3.脉搏氧饱和度检测器可以评估脉搏,但是它需要1到2分钟的时间来显示,而且在心输出量和组织灌注不良时可能不显示。
4.正压通气或者供氧时,需评估以下3个方面:心率、呼吸和氧饱和度,使用脉搏氧和度监测器。
5.心率增快是复苏成功最敏感的指标。
初步复苏
大多数分娩,仅仅需要最初的5个步骤的干预,初步复苏时间一般不应超过30秒。
初步复苏的步骤:
1.保暖 将新生儿放到加热的辐射床上;
2.体位 将新生儿头部置“鼻吸气位”,以保持呼吸道通畅;
3. 吸引 如果需要,使用吸引球囊或者吸引管清理呼吸道;
4.擦干全身;
5.刺激呼吸。
(一)保暖
1.所有的复苏过程,包括气管插管、胸外按压和建立静脉通道,都应该在保暖后操作。
2.建议使用传统保暖措施 (如用预热毛巾擦干并包裹新生儿,将新生儿放到母亲胸前进行皮肤与皮肤接触并用毯子覆盖) 。
3.对于极低体重 (<1500g) 早产儿仅仅采取传统技术来保暖,仍易出现低体温。建议采取额外的保暖措施:①将产房温度增加到25~26℃。②分娩前预热辐射台。③使用聚乙烯塑料薄膜(食品或者药用塑料、抗热塑料)包裹新生儿。④将新生儿放到能控制温度的化学性自动发热毯子上。
4.密切监测新生儿体温,因在联合应用上述保暖措施时,可能存在高温的危险。
5.母亲发热出生的新生儿有较高的围产期呼吸抑制、新生儿惊厥和脑瘫的发生,并有增加死亡的危险。动物研究显示缺血或体温过高与进行性脑损伤有关。降低体温可以减少神经损伤,所以应该避免医源性体温过高(过热)。
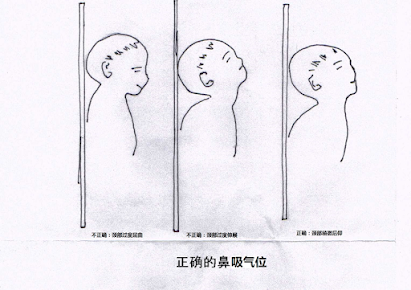
(二)体位
“鼻吸气位” 置新生儿头部轻度仰伸位,维持呼吸道通畅。通常使用小毛巾卷起来垫在新生儿肩部下面呈“鼻吸气位”,开放气道。
图:复苏时正确和不正确的头部位置:
(三)清理气道(必要时)
1. 美国儿科学会新生儿复苏项目建议将出生后立即吸引 (包括吸引球囊吸引) 仅限于有明显的呼吸道梗阻而影响自主呼吸或者需要正压通气的新生儿。有证据显示吸引鼻咽部可以引起心动过缓,并可降低大脑皮层的血流速度。
2. 当羊水有胎粪污染时 在出生前、出生时或者在复苏过程中吸入胎粪可能引起严重的胎粪吸入综合征 (Meconium
aspiration syndrome,MAS) ,美国《新生儿复苏》第七版对于羊水有胎粪污染的新生儿在复苏时要求:
(1)对于出生时有活力的新生儿,不推荐常规气管内吸引胎粪。
(2)对于出生时无活力的新生儿,没有必要常规进行气管插管直接吸引,要按照常规擦干,保暖,刺激,正压辅助通气。如果在实施正压辅助通气后仍然没有反应,怀疑胎粪梗阻的,应进行气管插管直接吸引。
(四)擦干并刺激
1.维持干燥、温暖的环境
(1) 使用温暖的毛巾彻底擦干全身;
(2) 在擦干新生儿后立即将湿毛巾拿掉,用干毛巾代替;
(3) 给新生儿的头上戴上温暖、干燥的帽子;
(4) 必要时提供额外的热源。
2.重新摆正体位,打开气道。
3.刺激呼吸:
(1) 轻轻拍打新生儿的足底;
(2) 轻揉新生儿的背部、躯干和四肢;
(3) 刺激呼吸应该简短,不要超过两次,如果新生儿仍没有自主呼吸,则需要使用气囊面罩给予正压通气(怀疑有膈疝者,应气管插管后使用复苏气囊复苏)。
(五) 评估及下一步处理
1.心率是否<100次/分?
2.是否存在喘息或者没有呼吸?
(1)对有以上指征者,开始有效的正压辅助通气并监测氧饱和度(SaO2)。
(2)若新生儿有呼吸,心率>100次/分,要判断是否有呼吸费力或持续紫绀?如果有,清理呼吸道,监测氧和度,并考虑使用持续气道正压人工呼吸(continuous
positive airway pressure,CPAP)和氧气;如果没有,可进行常规护理。
正压辅助通气(positive
pressure ventilation,PPV)
初步复苏后新生儿没有呼吸(呼吸暂停)或有喘息样呼吸,或心率持续<100次/分,应给予正压辅助通气(PPV)。
(一)正压辅助通气设备
1.气流充气式气囊 必须有压力计和流量调节阀,需要有压缩气源才可以工作。
2.自动充气式气囊 挤压后自动充气,必须连接储氧器才可以输送较高浓度的氧气,不需要压缩气源就可以工作。
3.T-组合复苏器 由一个调节压力的装置和一个手控的T形管道构成。可进行流量控制和压力限制,使用此组合,可以更有效和稳定的达到通气的目标压力和吸气时间。需要有压缩气源才可以工作。
4.复苏气囊大小不能超过750ml。
5.面罩大小要能够覆盖下颏的尖端、口和鼻,但勿遮盖眼睛。
6.所有的设备应准备就绪,随时可用,并且在使用前要进行检查,且每班至少要检查一次。
图:复苏通气设备。
(二)通气压力
1.第一次通气压力 第一次呼吸需要的吸气峰压不尽相同,而且难以预测,应因人而异,以达到心率增加或看到胸廓随呼吸起伏为准。大多第一次通气压力为20cmH2O,有些足月儿可能需要30~40cmH2O的压力才可以开始自主呼吸。
2.通气压力监测 有条件的应该配备压力监测表,无监测条件的情况下,使用前应检查减压阀,用最小的可以引起心率增加的通气压力,以避免医源性气胸的发生。
3.辅助通气的频率应该在40~60次/分,以达到和维持心率>100次/分为标准。
(三)气囊和面罩辅助通气
1.设置和测试设备。
2.将新生儿放置到“鼻吸气位”,打开气道。
3.放置面罩并确保密封。
4.通气频率40~60次/分,观察新生儿胸廓的起伏。
5.压力
(1)第一次呼吸通气压力需要30~40cmH2O。
(2)正常肺通气压力需要15~20cmH2O压力。
(3)患病的肺通气压力一般为20~40cmH2O压力。
6.评估心率 查6秒钟心率,继续辅助通气直到新生儿开始有效的自主呼吸和心率>100次/分。
7.如果气囊面罩通气效果不好,需要按照更正次序来确定有效的人工通气:
Mr.Sopa为正确的更正次序。
M - mask adjustement调整面罩,确认合适并正确使用。
R – reposition 重新打开气道
S – suction mouth and nose吸引口腔和鼻腔
O – open mouth张口
P – pressure increase 增加吸气压力
A – airway alternative 使用不同的呼吸通道(如气管插管等)
最有效的评估通气是否有效的方法是心率的增加!如果血管仍然不好或者需要较长时间的人工通气,应该进行气管插管。
8.如果辅助通气超过数分钟,考虑经口放置胃管以使胃内的空气排出。
见图:气囊面罩辅助通气。
(四)喉罩气道
1.恰当覆盖喉部入口的喉罩气道对于出生体重大于2000g或者胎龄≥34周的新生儿可以产生有效的辅助通气。
2.复苏时,如果面罩通气不成功,而且气管插管也不成功或不合适时,可使用喉罩气道。
3.在羊水有胎粪污染时、在胸外心脏按压时或紧急情况下通过气管给药时喉罩气道的使用还没有做过评估。
见图:喉罩气道。
(五)气管插管
1.气管插管指征
(1)新生儿羊水胎粪污染且无活力时需气管插管吸引胎粪。
(2)气囊面罩正压通气无效或时间过长时。
(3)在胸外心脏按压开始时。
(4)特殊情况下的复苏,如先天性膈疝、极低体重儿或给予肺泡表面活性物质时。
2.气管插管并给予间断的正压通气后,心率增加是插管位置正确和正压通气有效的重要指征。
3.有条件可使用呼出的二氧化碳检测器,可快速确定气管插管位置是否正确。阳性的结果(检出了呼出的二氧化碳)是确定气管插管是在气管内的证据;阴性的结果 (没有检出二氧化碳) 则考虑插管进入食道。但是,在肺血流不足或者缺乏时,可能会出现假阴性的结果,假阴性的结果可能导致心输出量不足的危重新生儿不必要的拔管和再次插管。
4.其它判断气管插管定位是否正确的指标有 气管导管内有雾气、每次呼吸时胸廓起伏对称、双侧呼吸音一致,但这些指标在新生儿尚未经过系统的评价。
5.气管插管后婴儿病情突然恶化,采用DOPE的记忆方法来判断原因并解除障碍:
D – Displaced endotracheal tube 气管插管脱落
O – Obstructed endotracheal tube 气管插管堵塞
P – Pneumothorax 气胸
E – Equipment failure 仪器功能障碍
6.见图:气管插管。
评估是否需要供氧
有证据显示正常出生的新生儿血氧水平通常要在出生10分钟后才可达到宫外的水平。血氧饱和度在生后数分钟维持在70%~80%可能为正常,此期间可以出现紫绀。对于刚出生的新生儿不能仅用皮肤颜色来评估缺氧与否。新生儿复苏时合理用氧非常重要。因为缺氧和过度给氧对新生儿都可造成损害。
(一)应用脉搏血氧饱和度测定仪
1.为新生儿设计的脉搏血氧和度测定仪的探头可以在出生后1-2min内读出可靠的数值。只要有有效的心输出量和皮肤灌注使氧饱和度测定仪可以发现脉搏,都适用且可靠。
2.建议无论足月儿或早产儿,无论是否需要复苏,均应使用脉搏血氧饱和度测定仪。
3.建议在准备复苏时、给予供氧时、正压辅助通气时或患儿存在持续性紫绀时都要使用脉搏血氧饱和度测定仪。
4.脉搏血氧饱和度测定仪的探头应该连接到动脉导管前的部位 (即右上肢,通常为手腕或者手掌面的中间) 。有证据显示,先将探头连接到新生儿,然后再连接到仪器上可以更迅速的获得信号。
5.在极少数病例,因为低血容量致灌注不足或无心跳或心跳很弱,脉搏血氧饱和度测定仪不能检测出脉搏和血氧饱和度。
(二)供氧
1.建议无论足月或早产儿,在复苏时应根据脉搏血氧饱和度测定仪值调整给氧浓度,使达到氧饱和度的目标值(正常足月新生儿氧饱和度目标值是指在海平面、健康的、经阴道分娩的足月新生儿,生后10分钟内动脉导管前测量的数值)。见图:新生儿复苏程序图。
2.如果没有混合氧气,复苏应该以空气开始。
3.如果新生儿在90秒的低浓度氧气复苏后有心动过缓
(心率<60次/分)
,氧气浓度应该增加到100%直到恢复正常的心率。
4.胸外按压时给氧浓度要提高到100%。
胸外心脏按压
(一)指征
有效正压通气30秒后心率持续<60次/分。
(二)要求
1.建立有效通气是新生儿复苏的关键,胸外心脏按压是在保证有效通气的情况下完成,复苏者在开始胸外心脏按压之前需要确定提供的辅助通气是有效的。
2.此时进行气管插管可以确保充分的通气,并有助于正压通气和胸外按压的配合。
3.胸外按压时给氧浓度为100%。
(三)方法
1.按压位置为两乳连线的中点稍向下,胸骨下1/3,深度为胸廓前后径的1/3。
2.胸外按压的手法
(1)拇指法:用两个拇指按压胸骨,其余手指围绕在胸部支持后背(2个拇指和手圈起来的技术)。
(2)双指法:使用2个手指按压,而另一只手支持后背。
(见图:心脏按压的部位和方法)。
3.因为拇指法可能产生比双指法要高的心脏收缩压力和冠状动脉充盈压力,且操作者不易疲劳,故推荐使用拇指法做为新生儿胸外按压的首选。双指法在需要做脐血管插管的时候可能更方便些。对有气管插管的新生儿,复苏者可站在新生儿的头部用拇指法做心脏按压,不影响脐血管插管操作。
4.胸外按压的下压时间应稍短于放松时间,以保证在放松期间胸廓能很好地扩张,达到最大的心输出量,注意放松时手指不能离开胸部。
5.胸外按压和正压通气应该协调但避免同步进行,按压和通气的比例是3:1,即每90次按压有30次呼吸,达到每分钟120次个动作,以保证最大可能的通气频率。每一个动作约1/2秒,在每一次通气后,呼气发生在下一次的按压过程中。
6.新生儿复苏时使用3:1的按压和通气比例,可保证必要的胸外按压次数和最大可能的通气频率,如果心跳停止是因为心脏本身的原因,应该考虑使用较高一些的比例 (如15:2) 。
(三)评估
协调的胸外按压和正压通气应该持续到自主心率≥60次/分。为测心率而中断按压可引起冠状动脉灌注压下降,因此,要在协调的胸外按压和正压通气至少进行45~60秒后才能短时间停下来测心率。脉搏血氧饱和度测定仪和心电监护仪有助于不停止胸外按压情况下评估心率。
药物
新生儿复苏时极少使用药物。新生儿心动过缓通常是由于肺部通气不足或严重缺氧,改善心动过缓的重要步骤是建立有效的通气。
(一) 肾上腺素
1.指征 有效通气和给予100%的氧气及胸外心脏按压45~60秒,心率仍<60次/分。
2.剂量 推荐肾上腺素的静脉剂量是每次0.01~0.03mg/kg,浓度为1:10000 (0.1mg/ml)。气管内给药剂量为0.05~0.1mg/kg。
3.给药途径 首选静脉给药,在未建立静脉通道时,可以考虑气管内给药,若重复给药,则应选择静脉给药。
4.给药速度 给药速度越快越好。
(二)扩容剂
1.指征 当新生儿休克或怀疑失血
(皮肤苍白、灌注不良、脉搏减弱) 且对其他复苏措施无反应时。
2.扩容剂的选择 推荐使用等张晶体液
(生理盐水)。
3.剂量 建议的剂量是10ml/kg,必要时重复给予。
4.速度 急性低血容量应迅速纠正,但对新生儿快速扩容可能导致颅内出血,尤其是早产儿,应该避免扩容速度过快。推荐时间5~10分钟。
参考文献:
- M. Terese Verklan & Marlene Walden. Neonatal intensive care nursing 3rd ed (M). St. Louis, USA: Elsevier (USA); 2004.
- Wyckoff MH, Aziz K, Escobedo MB, et al. Part 13: neonatal
resuscitation:
2015 American Heart Association Guidelines Update for
Cardiopulmonary
Resuscitation and Emergency Cardiovascular Care.
Circulation. 2015;132(suppl 2):S543–S560.
http://pediatrics.aappublications.org/content/pediatrics/early/2015/10/13/peds.2015-3373G.full.pdf
- 叶鸿瑁,虞人杰,朱小瑜.中国新生儿复苏指南及临床实践教程,北京:人民卫生出版社,2017,2~10